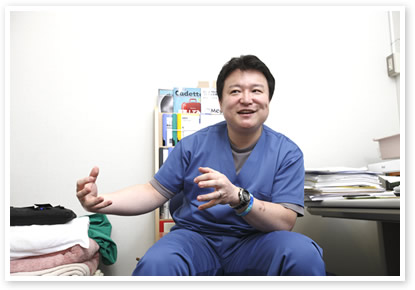
急増した要介護者と仮設住宅居住者への支援が急務
財団法人宮城厚生協会 坂総合病院 救急科医師 佐々木 隆徳さん
3月11日に東日本をおそった未曾有の大震災。地震と津波の甚大な被害に加え、福島第一原子力発電所の事故による二次被害が震災をさらに深刻なものにしているのが現状です。
こうした状況の下、私たちに何ができるのでしょうか。
本連載では、東日本大震災の復興に向けた様々な取り組みやビジョンをレポートすることで、よりよい復興に対する理解と議論を深めていきたいと考えています。
救急医療が専門で、3月11日の地震発生以来、宮城県塩竃・多賀城地域の住民を診療してきた財団法人宮城厚生協会坂総合病院救急科の佐々木隆徳医師に、震災発生直後の様子や被災者の状態、震災発生後4ヶ月が経った現在の課題などについて聞きました。
 搬送患者のほとんどは溺水と低体温症
搬送患者のほとんどは溺水と低体温症
大震災発生直後の状況についてお聞かせ下さい。
 ちょうど救急車で来た患者の対応をしている時に、揺れが始まりました。最初はゆっくりとした揺れでしたが、揺れがひどくなってきたので、起こる確率が非常に高いといわれていた宮城県沖地震が来てしまったのかと直感的に思いました。地域の防災サイレンがなり、病院も一旦停電、すぐに自家発電で電気がついたので、職員と協力して、災害対策本部を立ち上げました。1時間位の間に多数の患者が来ると予測されていたので、患者を重症度と緊急性によって分け、治療の優先度を決めるトリアージ診療の態勢を直ちに準備しました。
ちょうど救急車で来た患者の対応をしている時に、揺れが始まりました。最初はゆっくりとした揺れでしたが、揺れがひどくなってきたので、起こる確率が非常に高いといわれていた宮城県沖地震が来てしまったのかと直感的に思いました。地域の防災サイレンがなり、病院も一旦停電、すぐに自家発電で電気がついたので、職員と協力して、災害対策本部を立ち上げました。1時間位の間に多数の患者が来ると予測されていたので、患者を重症度と緊急性によって分け、治療の優先度を決めるトリアージ診療の態勢を直ちに準備しました。
地震発生から1時間ほど経ち、最初に救急車で運ばれてきたのは病院から車で15分ほどのところにあるショッピングセンターで崩落した天井の下敷きになった5歳の男の子でした。病院に着いた時はすでに心肺停止状態で、救命措置を施しましたが、残念ながら助かりませんでした。その頃から、歩いてくる人も増え、一方で地震発生から30分位で津波の第一波が来たので、夕方5時過ぎからは溺水、低体温の人が徐々に運ばれてくるようになりました。病院から塩竃市中心部、多賀城市中心部に向かって、それぞれ700mほど行ったところから先が津波で冠水してしまったので、その直前にテントを張り、応急救護所を設けて、そこに被災者を集めてから、病院に運びました。
救急隊も活動中に津波に呑み込まれそうになって撤退したり、塩竃市の消防本部も1階部分は水没し、消防車も津波に流されてしまったりで、救急活動もなかなかうまく行きませんでした。そうした中で、11日には通常の7-8倍にあたる50人ほどの救急患者が運ばれてきました。その多くが体温が35度以下になる低体温症で、昏睡や仮死状態に陥る20度台のひどい状態の人も何人かいました。
 被災地外への移送ができず、病院はパンク状態
被災地外への移送ができず、病院はパンク状態
阪神・淡路大震災の経験などから、DMAT(災害派遣医療チーム)などが整備されてきました。今回の震災では、どんな活動をしたのでしょうか。
 DMATは地震発生後48時間以内に、宮城県で100チームほどが活動を開始しましたが、対象となる外傷の急性期患者がいませんでした。その結果、想定した目的に合った動きはできず、取り残された高齢者や障がい者を被災地外に運び出す活動をしました。DMATの専用Webサイトには、「想定された外科系患者はほとんどおらず、ヘリコプターで数十名の患者が運ばれてきたが、外傷患者ではなく、寝たきりの高齢者ばかりだった。この人たちをどこに運べばよいのか、DMATにはノウハウがないので、困っている」という書き込みがあります。
DMATは地震発生後48時間以内に、宮城県で100チームほどが活動を開始しましたが、対象となる外傷の急性期患者がいませんでした。その結果、想定した目的に合った動きはできず、取り残された高齢者や障がい者を被災地外に運び出す活動をしました。DMATの専用Webサイトには、「想定された外科系患者はほとんどおらず、ヘリコプターで数十名の患者が運ばれてきたが、外傷患者ではなく、寝たきりの高齢者ばかりだった。この人たちをどこに運べばよいのか、DMATにはノウハウがないので、困っている」という書き込みがあります。
また、その活動も早くから県に被災情報が入っていた気仙沼、石巻が中心で、情報把握が遅れた塩竃・多賀城地域に最初のチームが来たのは48時間後でした。それもあって、この地域では津波で破壊、孤立した病院の入院患者の救出は1週間経っても出来ませんでした。今回の経験からすると、DMATが介護福祉領域まで手を伸ばすべきなのか、あるいは別の組織を作って、担うべきなのかが今後の課題です。
地震発生直後の医療態勢として、どのような問題が明らかになったのでしょうか。
 塩竃・多賀城地域では、最初の1週間、病院は緊急に治療が必要な患者でパンク状態でした。そこでは入院患者を被災地外に転院させて、患者の治療をしないと、質の高い医療を提供できません。そのためには、患者を被災地外に運ぶ手段や受入れ病院の手配が必要になりますが、被災地の病院は目前の患者への対応で手一杯で、その調整ができません。ですから、被災地の病院が「この人、お願い」といった時に、それを受け止めるコーディネーターは被災地外の病院に担ってもらう必要があります。今回は、そうした機能が構築できませんでした。これも今後の課題だと言えます。
塩竃・多賀城地域では、最初の1週間、病院は緊急に治療が必要な患者でパンク状態でした。そこでは入院患者を被災地外に転院させて、患者の治療をしないと、質の高い医療を提供できません。そのためには、患者を被災地外に運ぶ手段や受入れ病院の手配が必要になりますが、被災地の病院は目前の患者への対応で手一杯で、その調整ができません。ですから、被災地の病院が「この人、お願い」といった時に、それを受け止めるコーディネーターは被災地外の病院に担ってもらう必要があります。今回は、そうした機能が構築できませんでした。これも今後の課題だと言えます。
 震災が原因での死亡の多くは自宅で重症化
震災が原因での死亡の多くは自宅で重症化
阪神・淡路大震災では避難所などで亡くなる震災関連死が大きな問題になりました。今回はどうだったのでしょうか。
 坂総合病院では震災発生から3ヶ月で、延べ約5万6千人の人が受診し、174人の方が亡くなりました。その内、30人が震災が原因の関連死だと見ています。1995年の阪神・淡路大震災では避難所でのインフルエンザ、2004年の新潟県中越地震ではエコノミー症候群で亡くなる人が問題になりましたが、今回は被災した自宅で亡くなった方が約半分です。ほとんどが地震発生から1-2週間の間に、ライフラインが止まり、連絡が取れず、食料の支援もない中で、完全に孤立した状態で亡くなっています。避難所は私たちを始め、医師の巡回が行われていましたが、避難所に来ない人はどこにいるのか、分かりません。私たちが管理している患者さんも電話が通じないし、ガソリンもないので、こちらから出向くこともできませんでした。今までの経験から、避難所での関連死を防ぐために、最大限の注意を払ったことが効果を上げたといえるかもしれません。実際、感染症を流行させないために、早い段階での薬の投与や隔離を行いましたし、衛生面にも気を遣いました。エコノミー症候群もこの地域では2桁に届くかどうかで、幸いなことに亡くなった人はいませんでした。
坂総合病院では震災発生から3ヶ月で、延べ約5万6千人の人が受診し、174人の方が亡くなりました。その内、30人が震災が原因の関連死だと見ています。1995年の阪神・淡路大震災では避難所でのインフルエンザ、2004年の新潟県中越地震ではエコノミー症候群で亡くなる人が問題になりましたが、今回は被災した自宅で亡くなった方が約半分です。ほとんどが地震発生から1-2週間の間に、ライフラインが止まり、連絡が取れず、食料の支援もない中で、完全に孤立した状態で亡くなっています。避難所は私たちを始め、医師の巡回が行われていましたが、避難所に来ない人はどこにいるのか、分かりません。私たちが管理している患者さんも電話が通じないし、ガソリンもないので、こちらから出向くこともできませんでした。今までの経験から、避難所での関連死を防ぐために、最大限の注意を払ったことが効果を上げたといえるかもしれません。実際、感染症を流行させないために、早い段階での薬の投与や隔離を行いましたし、衛生面にも気を遣いました。エコノミー症候群もこの地域では2桁に届くかどうかで、幸いなことに亡くなった人はいませんでした。
孤立状態の人への対策として、どのようなものが考えられるのでしょうか。
 病院だけではカバーしきれません。亡くなった方のほとんどは75歳以上の後期高齢者で、ケアマネージャーが付いて、介護保険によるサービスを受けていました。連絡先はケアマネ経由で行政も把握しているので、避難所を拠点にして、ケアマネや保健師が回れば、その人たちの安否や健康状態を確認することができます。地震発生後1日、2日は動くことは難しいでしょうが、避難所に避難した後に、介護に携わる人たちが動くことは可能です。
病院だけではカバーしきれません。亡くなった方のほとんどは75歳以上の後期高齢者で、ケアマネージャーが付いて、介護保険によるサービスを受けていました。連絡先はケアマネ経由で行政も把握しているので、避難所を拠点にして、ケアマネや保健師が回れば、その人たちの安否や健康状態を確認することができます。地震発生後1日、2日は動くことは難しいでしょうが、避難所に避難した後に、介護に携わる人たちが動くことは可能です。
災害の初期段階では、指揮系統の確立、地域の安全性の確認、そしてコミュニケーションツールの確立が必要です。しかし、今回は医師との連携や対処法などが考えられていなかったので、組織的に動くことができませんでした。今後、医療と介護が連携する形で、普段から連絡を取り合うようにしていけば、災害発生時の組織的な動きは可能になると思います。
 要介護者受け入れ施設や在宅介護支援強化が必要
要介護者受け入れ施設や在宅介護支援強化が必要
阪神・淡路大震災を契機に、高齢者や障がい者を対象にした福祉避難所の必要性がいわれ、今回実際に開設されたと聞きました。どの程度、役に立ったのでしょうか。
 緊急避難としては役立ちましたが、バックアップする態勢がないため、本領を発揮できませんでした。とりあえず逃げ込むことはできても、あくまで避難所です。そのため、二次避難先が整備されない中で、運営する人たちに大変な負担がかかり、病院と違って、当直の体制もないので、運営が困難を極めました。ですから、ケアマネが担当している地域の要介護者や障がい者をピックアップして、福祉避難所に運び、そこを中継点に二次避難先として、被災地外の介護施設等に移すようにすべきです。そのようにして、病院を介さずに災害弱者を救出する体制を作れば、病院は緊急に治療が必要な急病者への対応に力を割くことが可能になります。
緊急避難としては役立ちましたが、バックアップする態勢がないため、本領を発揮できませんでした。とりあえず逃げ込むことはできても、あくまで避難所です。そのため、二次避難先が整備されない中で、運営する人たちに大変な負担がかかり、病院と違って、当直の体制もないので、運営が困難を極めました。ですから、ケアマネが担当している地域の要介護者や障がい者をピックアップして、福祉避難所に運び、そこを中継点に二次避難先として、被災地外の介護施設等に移すようにすべきです。そのようにして、病院を介さずに災害弱者を救出する体制を作れば、病院は緊急に治療が必要な急病者への対応に力を割くことが可能になります。
今回、そうした動きは見られませんでした。石巻方面から要介護者が数百人単位で自衛隊のヘリコプターで仙台市内に運ばれ、東北大学病院や仙台医療センターをハブに、地域の避難所や施設に分散移送させられました。しかし、その人たちは今回、初めから移送対象者として、認識されていたわけではありません。DMATの活動のひとつとして、自衛隊のヘリコプターが被災した現場に行ったら、急性期の患者ではなく、要介護者がたくさんいたので、急きょ移送したのです。
震災発生から4ヶ月余りが経った現在、
どんなことが課題になっているのでしょうか。
 最大の問題は介護施設や療養型病床群への入所・入院がしにくくなっていることです。施設が被災して少なくなったところに、入所したいと考える人が増え、絶対数が足りないのです。津波によって、1階は住めなくなり、2階で生活している家庭はたくさんあります。そうした家には階段を上れる人しか住むことができず、要介護の人は自宅での生活は困難です。その他、介護していた家族が亡くなったり、負傷したりして、人手が足りないケースやライフラインが復旧していない場合もあります。また、避難所では動くことがないので、その生活が長引くと、身体機能が低下して、寝たきりになる人も多いのです。普通は身体機能等が徐々に衰えていくので、様々な段階で手を差し伸べることができます。しかし、今回津波によって、多くの人が一度に身体機能を損なう中で、地域にそれを受け入れるだけのキャパシティがありません。そこで、施設や病院の受け入れ能力の拡大や在宅で介護できる人を増やすための医師やヘルパーへの支援の強化を図るために、政策的なレベルでのバックアップを行う必要があると思います。
最大の問題は介護施設や療養型病床群への入所・入院がしにくくなっていることです。施設が被災して少なくなったところに、入所したいと考える人が増え、絶対数が足りないのです。津波によって、1階は住めなくなり、2階で生活している家庭はたくさんあります。そうした家には階段を上れる人しか住むことができず、要介護の人は自宅での生活は困難です。その他、介護していた家族が亡くなったり、負傷したりして、人手が足りないケースやライフラインが復旧していない場合もあります。また、避難所では動くことがないので、その生活が長引くと、身体機能が低下して、寝たきりになる人も多いのです。普通は身体機能等が徐々に衰えていくので、様々な段階で手を差し伸べることができます。しかし、今回津波によって、多くの人が一度に身体機能を損なう中で、地域にそれを受け入れるだけのキャパシティがありません。そこで、施設や病院の受け入れ能力の拡大や在宅で介護できる人を増やすための医師やヘルパーへの支援の強化を図るために、政策的なレベルでのバックアップを行う必要があると思います。
 仮設居住者サポートのカギはボランティア団体と医療機関の連携
仮設居住者サポートのカギはボランティア団体と医療機関の連携
仮設住宅への入居が進んでいますが、支援態勢はどうなのでしょうか。
 まだ未整備の状況です。きょうも多賀城市城南地区の仮設住宅に行ってきました。家具や電化製品は整い、プライバシーも確保されていますが、孤立性が高まっています。驚いたのは入居者で外にいた人は一人もおらず、とても静かで生活音もしないことでした。皆さん、何をしているのか、とても心配です。お会いした人たちの半分程度は高齢独居で、車いす同士のふたり暮らしの方もいました。こうした状態だと、具合が悪くなった時の対応や連絡が遅れてしまう可能性が高いのです。話を聞いたところでは、お互い交流する機会もないとのことで、集会場はあり、管理者も民間委託でいるのですが、何をすればよいのか分からないようです。仮設住宅は災害救助法の適用外ですから、私たちのような医療機関が診察や投薬など保険診療を行うことはできません。一方で、行政は入居者の個人情報は持っていますが、必ずしも私たちの持つ危機感を共有できているわけではありません。その結果、仮設住宅入居者について、誰が責任を持つのか不透明な状態になっています。
まだ未整備の状況です。きょうも多賀城市城南地区の仮設住宅に行ってきました。家具や電化製品は整い、プライバシーも確保されていますが、孤立性が高まっています。驚いたのは入居者で外にいた人は一人もおらず、とても静かで生活音もしないことでした。皆さん、何をしているのか、とても心配です。お会いした人たちの半分程度は高齢独居で、車いす同士のふたり暮らしの方もいました。こうした状態だと、具合が悪くなった時の対応や連絡が遅れてしまう可能性が高いのです。話を聞いたところでは、お互い交流する機会もないとのことで、集会場はあり、管理者も民間委託でいるのですが、何をすればよいのか分からないようです。仮設住宅は災害救助法の適用外ですから、私たちのような医療機関が診察や投薬など保険診療を行うことはできません。一方で、行政は入居者の個人情報は持っていますが、必ずしも私たちの持つ危機感を共有できているわけではありません。その結果、仮設住宅入居者について、誰が責任を持つのか不透明な状態になっています。
どのような対策や活動が
必要なのでしょうか。
 私たちは今まで避難所への支援活動の実績があるので、仮設住宅での健康相談などの活動は容認されています。その中で実情を把握して、行政に対応を促すように働きかけていきたいと考えています。仮設住宅に入ると自立した生活ということで、医療面での支援の手を差し伸べにくいのはどこの地域でも共通した問題です。ですので、避難所への支援とは異なるレベルで、早急に新たなアプローチを考える必要があります。
私たちは今まで避難所への支援活動の実績があるので、仮設住宅での健康相談などの活動は容認されています。その中で実情を把握して、行政に対応を促すように働きかけていきたいと考えています。仮設住宅に入ると自立した生活ということで、医療面での支援の手を差し伸べにくいのはどこの地域でも共通した問題です。ですので、避難所への支援とは異なるレベルで、早急に新たなアプローチを考える必要があります。
仮設住宅は医療機関が踏み込むのは難しいのですが、ボランティアが入る余地は十分にあります。仮設住宅は住居なので、NPOなどのボランティア団体もそこに定着する形で、支援する必要があります。そのことによって、住民のニーズを聞き出せるし、健康状態も把握できるので、その団体がコーディネートして医療機関と連携すれば、医療面でのサポートができます。それは本来、仮設住宅の管理者に担っていただきたい業務なのですが、そのノウハウがないので、ボランティア団体がそれに代わる役割を果たすことが必要です。また、仮設住宅は交通の便が良いところとは限りませんので、買い物に行くための交通手段の提供や購入品を届けるためのサポートも必要になるかもしれません。いずれにしても、地域差が大きいので、きちんとアセスメントをして、何が必要かを見極め、具体的な活動を始めることが重要です。
-

-
-
財団法人宮城厚生協会 坂総合病院 救急科 研修担当
2005年に山形大学医学部卒業後、宮城厚生協会坂総合病院で初期臨床研修を開始。2008年から同病院救急科でER医として専門研修する傍らで、医学生および研修医に対する教育にも関わりながら地域医療、すなわち地域に求められる医療を目指して奮闘中。
医学生向けWEBサイト(http://www.miyagi-min.com/ )で「救急部研修奮闘記!」を連載。日本救急医学会認定ICLSコースディレクター、日本DMAT登録隊員。X(旧Twitter)アカウント「SGH_ER 」、Facebook「佐々木隆徳 」。